Certaines personnes suppriment les produits laitiers
pour différents motifs, notamment digestifs en cas d’intolérance au lactose,
d’allergie, par conviction (véganisme), pour éviter le cholestérol… Or, les
apports nutritionnels de cette famille d’aliments sont importants. Protéines, calcium
mais aussi vitamines D et B, sont indispensables pour notre (bonne) santé.
« Une partie de la population a tendance à remplacer le lait et les produits laitiers en général par des jus végétaux, comme le lait de soja, d’amande, de riz, de noisettes, d’avoine, de coco, de noix de cajou… Mais leur composition n’est pas comparable à celle du lait de vache – et de mammifères en général – car ceux-ci contiennent des protéines. Seul le lait de soja se rapproche de la composition nutritionnelle du lait en termes de protéines, vitamines et de minéraux. Les autres laits végétaux ne contiennent pas de protéines, et tous doivent être enrichis en calcium », explique Christine Lachaussée, diététicienne au sein de la Maison médicale de Tilleur. Si un yaourt au lait de brebis peut être tout aussi intéressant, nutritionnellement, qu’un yaourt au lait de vache, il n’en est rien pour un verre de lait de riz ou de coco qui ne contiendra, notamment, pas de assez protéines.
« C’est encore plus important quand il
s’agit de jeunes enfants, qui ont un besoin vital de protéines pour leur
croissance », reprend Mme Lachaussée Les jus végétaux, à l’exception
de celui de soja, ne peuvent donc pas remplacer le lait chez l’enfant. La
problématique est moins grande chez l’adulte, qui bénéficie d’autres sources de
protéines (viande, poisson, œufs, fromages).
Le taux de protéines tourne autour de 3g par 100 ml
pour le lait de vache et le jus de soja (nature), mais il chute à moins de 0,5g
par 100 ml pour lait d’amande, d’avoine, de riz, de châtaigne ou de noisette.
Le calcium affiche 120mg/100 ml de lait demi-écrémé de vache, et pour les
alternatives végétales amande et soja enrichies en calcium :
préférez donc ces versions.
Et le lactose ? « Il est présent dans
tous les laits animaliers, donc le lait de jument ou de chèvre ne peut pas
‘mieux’ passer que celui de vache, comme le pensent parfois certains patients »,
précise la diététicienne. « Je vous encourage vraiment à prendre
l’habitude de bien regarder les étiquettes alimentaires pour vérifier les
ingrédients et les compositions. »
***
Les jus végétaux (amande, riz, coco) n’ont pas la même
composition nutritionnelle que le lait de vache, ils ne peuvent le remplacer,
surtout chez le petit enfant qui a besoin de protéines.
***
En quelle quantité devons-nous consommer des produits laitiers pour notre santé ?
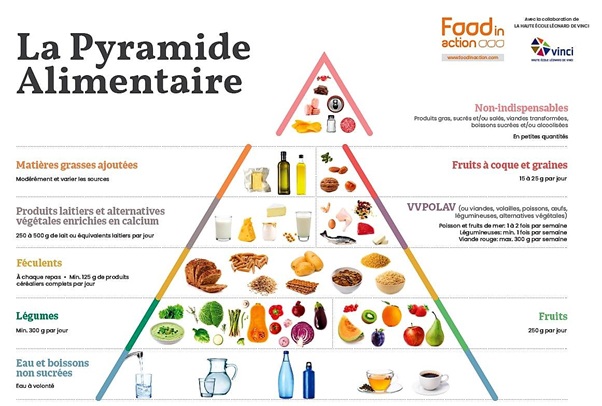
« Le Conseil Supérieur de la Santé recommande 250 à 500ml/g de lait ou équivalents en produits laitiers par jour, ce qui représente par exemple, pour 250ml de lait, 2 yaourts de 125g, 100g de fromage frais ou encore 30 à 40g de fromage à pâte dure. » Cette recommandation permet d’assurer notre apport quotidien en calcium. On peut l’augmenter en période de grossesse, allaitement, ménopause et postménopause, étapes hormonales de la vie qui diminuent l’absorption de ce minéral par l’organisme.
« Plus un fromage est dur, plus il est généralement
gras et contient davantage de calcium, poursuit Christine Lachaussée. Faites
attention à la taille des portions si vous avez trop de cholestérol (graisses).
De manière générale, mieux vaut éviter les fromages qui ont plus de 50% de
matières grasses. Bien sûr, cela dépend aussi de votre activité physique. Pour
le lait, préférez le demi-écrémé à l’écrémé car ce dernier perd beaucoup de
nutriments. »
Les légumes verts et les légumes secs, les céréales
complètes, les oranges, les framboises et les fruits secs constituent d’autres
sources de calcium, de même que certaines eaux. « Préférez celles qui contiennent
au moins 150mg de calcium par litre », ajoute la spécialiste.
Attention toutefois aux eaux qui sont trop chargées en sulfates (bien lire
l’étiquette sur la bouteille). Parmi les autres ennemis du calcium, l’alcool,
le tabac, et l’excès de sel et de protéines qui augmente la « calciurie »
(perte de calcium dans les urines).
Le beurre et la crème fraîche n’entrent pas dans la
catégorie des « produits laitiers », contrairement à ce que l’on
pourrait penser. « Le beurre d’été est intéressant pour sa teneur en
vitamine D, qui permet d’assimiler le calcium, mais il contient du cholestérol.
Une large partie de la population est carencée en vitamine D, surtout en hiver
quand nous manquons de lumière (la lumière permet la synthèse de cette
vitamine, Ndlr). Il faut aussi un bon rapport avec le magnésium et le phosphore,
autres minéraux importants pour la santé. »
Outre votre médecin
référent, d’autres personnes peuvent vous aider au sein de la Maison
médicale, comme notre diététicienne Christine
Lachaussée. Elle est la personne-ressource qui peut vous donner (en
consultation individuelle ou collective) les infos utiles pour avoir une
alimentation à la fois équilibrée et adaptée à vos besoins spécifiques.
En résumé
Si vous faites attention à votre ligne : privilégiez les laitages écrémés ou demi-écrémés qui contiennent autant de calcium et de protéines que les laitages entiers, mais moins de graisses. Pour ceux qui ne consomment pas de laitages : que ce soit par goût ou pour des raisons d’intolérance au lactose, voire d’allergie, il existe des alternatives végétales qui, si elles sont enrichies en calcium, font très bien l’affaire => lait de soja
Lire aussi : Dans ma boîte à tartines